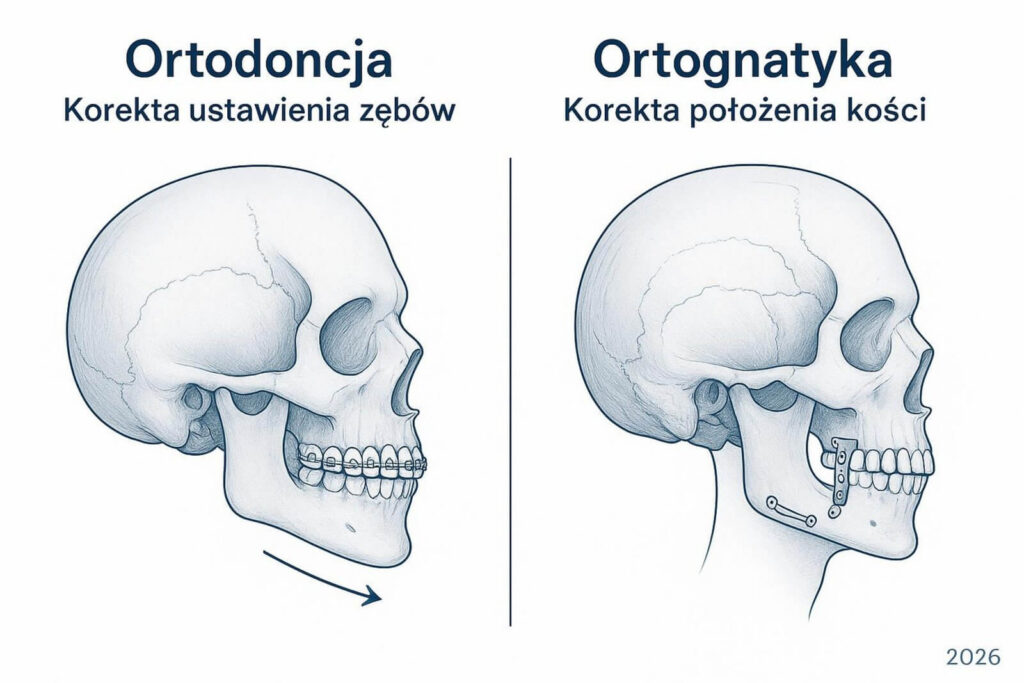
Leczenie ortodontyczne połączone z ortognatyką to złożone postępowanie medyczne, które pozwala skutecznie korygować poważne wady zgryzu wynikające nie tylko z nieprawidłowego ustawienia zębów, ale przede wszystkim z nieprawidłowej budowy kości twarzy.
Odpowiadając wprost na pytanie, czym jest ten proces: ortognatyka to część chirurgii szczękowo-twarzowej, która we współpracy z ortodoncją przywraca prawidłowe ułożenie szczęki i żuchwy, poprawiając wygląd twarzy i pełną sprawność gryzienia oraz żucia.
Dzisiejsza medycyna pozwala na zmiany, które jeszcze kilkanaście lat temu wydawały się nieosiągalne.
Dzięki połączeniu cyfrowego planowania, nowoczesnych aparatów ortodontycznych i zaawansowanych technik operacyjnych, osoby z deformacjami szkieletowymi mogą odzyskać zdrowy uśmiech, wygodne oddychanie, wyraźną mowę i większą pewność siebie.
Jest to długi proces, wymagający cierpliwości, ale dający efekty, jakich nie można uzyskać samym aparatem czy innymi metodami zachowawczymi.
Leczenie ortodontyczne — ortognatyka: definicja i zakres
Czym jest ortognatyka?
Ortognatyka, nazywana też chirurgią ortognatyczną, to specjalistyczna dziedzina chirurgii szczękowo-twarzowej zajmująca się korygowaniem wrodzonych i nabytych zaburzeń w obrębie kości twarzy.
Podczas gdy klasyczna ortodoncja przesuwa zęby w granicach istniejącej kości, ortognatyka zmienia położenie samych kości szczęki i żuchwy względem czaszki. Taki zabieg proponuje się osobom, u których zaburzenia kostne są tak duże, że samo ustawienie zębów nie wystarczy do uzyskania prawidłowego zgryzu.
Zakres operacji ortognatycznych jest szeroki i dopasowywany indywidualnie do pacjenta. Może obejmować:
- zabiegi jednoszczękowe — tylko na szczęce lub tylko na żuchwie,
- zabiegi dwuszczękowe — jednoczesną korektę szczęki i żuchwy.
W trakcie operacji chirurg wykonuje cięcia w kości (osteotomię), przemieszcza ją do zaplanowanej pozycji i stabilizuje mini-płytkami i śrubami z tytanu. Dla wyglądu twarzy ważne jest to, że zdecydowaną większość cięć wykonuje się w jamie ustnej, co pozwala uniknąć blizn na skórze twarzy.
Na czym polega leczenie ortodontyczno-chirurgiczne?
Leczenie ortodontyczno-chirurgiczne składa się z kilku etapów i prowadzone jest wspólnie przez ortodontę i chirurga szczękowo-twarzowego. Ortodonta przygotowuje zęby tak, aby po przestawieniu kości pasowały do siebie jak najlepiej, natomiast chirurg koryguje ustawienie kości.
Bez prawidłowego przygotowania ortodontycznego operacja nie da trwałych efektów, a bez operacji ortodonta nie ma możliwości pokonać ograniczeń wynikających z budowy szkieletu.
W praktyce leczenie obejmuje:
- etap przedoperacyjny
- sam zabieg
- etap pooperacyjny
Wykorzystuje się nowoczesną diagnostykę 3D — tomografię stożkową (CBCT) i skany wewnątrzustne, dzięki którym można zaplanować przesunięcia kości co do milimetra. Pacjent może zobaczyć komputerową symulację przyszłego wyglądu twarzy jeszcze przed założeniem aparatu.
W leczenie często włącza się również logopedę, fizjoterapeutę stomatologicznego oraz psychologa, aby zapewnić wsparcie na każdym etapie.
Skonsultuj zgryz z zespołem specjalistów
Wskazania do leczenia ortognatycznego
Kiedy zaleca się leczenie ortodontyczno-chirurgiczne?
Leczenie ortodontyczno-chirurgiczne proponuje się wtedy, gdy wada zgryzu wynika głównie z nieprawidłowej budowy kości, a nie tylko z ustawienia zębów. Najważniejszym sygnałem dla lekarza jest brak możliwości uzyskania prawidłowego kontaktu zębów górnych i dolnych samym aparatem.
Pacjenci kwalifikujący się do zabiegu często mają trudności z gryzieniem i żuciem, ponieważ ich zęby stykają się w nielicznych punktach lub wcale. Może to prowadzić do problemów z trawieniem i nadmiernego ścierania pojedynczych zębów, które przejmują całą siłę żucia.
Innym ważnym wskazaniem są bóle w obrębie stawów skroniowo-żuchwowych oraz przewlekłe bóle głowy, związane z nieprawidłowym ustawieniem żuchwy.
Ortognatyka odgrywa też dużą rolę w leczeniu obturacyjnego bezdechu sennego. Wysuwając kości do przodu, chirurg poszerza drogi oddechowe, co poprawia jakość snu, dotlenienie organizmu i zmniejsza ryzyko powikłań sercowo-naczyniowych.
Leczenie bywa wykonywane także z powodów estetycznych — przy dużej asymetrii twarzy, uśmiechu dziąsłowym (gummy smile) czy bardzo zaburzonym profilu.
Jakie wady zgryzu wymagają zabiegu ortognatycznego?
Do wad szkieletowych najczęściej wymagających operacji należą:
- Progenia (przodożuchwie): żuchwa jest zbyt wysunięta do przodu, co sprawia, że twarz wygląda na wydłużoną lub „groźną”.
- Retrogenia (tyłożuchwie): cofnięta broda i tzw. „ptasi profil”, często połączone ze zwężonymi drogami oddechowymi.
- Zgryz otwarty szkieletowy: zęby przednie nie stykają się, między łukami pozostaje pionowa szpara, utrudniająca odgryzanie kęsów.
- Laterogenia: asymetria twarzy spowodowana przesunięciem żuchwy w stronę prawą lub lewą.
- Mikrognacja i makrognacja: niedorozwój lub przerost szczęki, mogące powodować np. uśmiech dziąsłowy albo zapadnięcie środkowej części twarzy.
Wiele z tych wad ma podłoże genetyczne lub wynika z zaburzeń wzrostu kości w dzieciństwie. Ponieważ dotyczą samego szkieletu, aparat ortodontyczny może jedynie częściowo „ukryć” problem, ale nie usuwa jego przyczyny.
Przeciwwskazania do leczenia ortognatycznego
Mimo że chirurgia ortognatyczna daje bardzo dobre efekty, czasem zabieg trzeba odłożyć lub z niego zrezygnować. Głównym ograniczeniem jest wiek — operacje wykonuje się zwykle po zakończeniu wzrostu kostnego: u dziewcząt około 16-18 roku życia, u chłopców nieco później.
Przeciwwskazaniem są także nieuregulowane choroby ogólne, takie jak ciężka cukrzyca, niekontrolowane nadciśnienie, zaburzenia krzepnięcia krwi czy aktywny nowotwór. Każdy pacjent musi uzyskać pozytywną kwalifikację anestezjologiczną.
Do czasowych przeciwwskazań należą ciąża, karmienie piersią, ostre stany zapalne jamy ustnej oraz czynne infekcje skóry twarzy. Problemem może być również zły stan higieny jamy ustnej czy nieleczona choroba przyzębia (paradontoza). Kości i dziąsła muszą być zdrowe, aby gojenie przebiegało prawidłowo.
Istotny jest także stan psychiczny pacjenta: powinien on rozumieć przebieg leczenia i być przygotowany na dłuższy okres gojenia.
Chirurgia ortognatyczna a kamuflaż ortodontyczny
Czym różni się chirurgia ortognatyczna od kamuflażu ortodontycznego?
Główna różnica dotyczy podejścia do przyczyny wady.
Kamuflaż ortodontyczny to leczenie objawów. Polega na takim przesunięciu zębów (często z ich nadmiernym wychyleniem lub usunięciem zdrowych przedtrzonowców), aby „zamaskować” nieprawidłowe ustawienie kości.
Kości pozostają w złej pozycji, a zmienia się tylko położenie zębów, by uzyskać możliwie akceptowalny zgryz. Często odbywa się to kosztem wyglądu twarzy — np. usta mogą być zapadnięte, a profil mniej korzystny niż przed leczeniem.
Chirurgia ortognatyczna leczy przyczynę wady. Zamiast „naginać” zęby do nieprawidłowego szkieletu, najpierw poprawia się położenie kości szczęki i żuchwy, czyli fundamentu, a dopiero potem dokładnie ustawia zęby. Dzięki temu uzyskuje się prawidłowy zgryz, lepszy wygląd profilu, zdrową pracę stawów oraz szerokie, drożne drogi oddechowe — czego kamuflaż z reguły nie jest w stanie dać.
Czy warto wybrać „kamuflaż ortodontyczny”?
Kamuflaż wydaje się atrakcyjny, bo pozwala uniknąć operacji, jest tańszy na początku i nie wiąże się z okresem gojenia po zabiegu. Sprawdza się jednak tylko przy bardzo łagodnych wadach kostnych, niewielkich stłoczeniach zębów i prawidłowej budowie tkanek miękkich. W takich przypadkach doświadczony ortodonta może osiągnąć dobre efekty estetyczne i funkcjonalne bez udziału chirurga.
Przy umiarkowanych i ciężkich wadach sytuacja wygląda inaczej. Próba leczenia znacznej progenii czy retrogenii wyłącznie aparatem często kończy się niepowodzeniem: zęby wychodzą poza granice kości, co grozi ich rozchwianiem i utratą, a wygląd twarzy się pogarsza.
Dodatkowo efekty kamuflażu w ciężkich wadach są często nietrwałe i wada wraca po zdjęciu aparatu. Pacjent powinien otrzymać jasną informację, że „droga na skróty” może w przyszłości utrudnić lub nawet uniemożliwić prawidłowe leczenie chirurgiczne, ponieważ cofnięcie efektów kamuflażu (dekompensacja) jest długie i skomplikowane.
Przebieg leczenia ortodontycznego z ortognatyką krok po kroku
Przygotowanie do zabiegu oraz diagnostyka
Pierwszym etapem jest dokładna diagnostyka. Podczas konsultacji ortodontycznej i chirurgicznej lekarze przeprowadzają wywiad, wykonują zdjęcia twarzy, skany wewnątrzustne oraz pełen zestaw badań radiologicznych (pantomogram, cefalometria, tomografia 3D). Analizują nie tylko ustawienie zębów, lecz także budowę kości, pracę mięśni i drożność dróg oddechowych. W wielu klinikach wykorzystuje się technologię cyfrową, tworząc „cyfrowego bliźniaka” pacjenta i planując operację na komputerze.
Ważną częścią przygotowań jest współpraca z fizjoterapeutą stomatologicznym. Sprawdza on stan mięśni i stawów skroniowo-żuchwowych, a następnie przygotowuje je do nowej pozycji po operacji.
Jeśli zęby mądrości mogą przeszkadzać w linii cięcia, zazwyczaj usuwa się je co najmniej 6 miesięcy przed zabiegiem, aby kość miała czas się odbudować.
Etap ortodontyczny przed operacją
Po ustaleniu planu leczenia pacjent otrzymuje stały aparat ortodontyczny. Ten etap trwa zwykle 12-18 miesięcy i ma na celu tzw. dekompensację wady, czyli ustawienie zębów tak, aby pasowały do siebie po przestawieniu kości przez chirurga.
W tym czasie pacjent może odnieść wrażenie, że wada się nasila, a profil wygląda gorzej — jest to jednak zamierzony etap, potrzebny do uzyskania dobrego wyniku końcowego.
Podczas przygotowania ortodontycznego lekarz:
- usuwa stłoczenia,
- wyrównuje nachylenie zębów,
- dopasowuje szerokość łuków zębowych.
Na kilka tygodni przed operacją ortodonta montuje na aparacie specjalne haczyki chirurgiczne, które służą później do stabilizacji zgryzu. Przed zabiegiem wykonywane są także modele i szyny operacyjne, które pomagają chirurgowi dokładnie ustawić kości w nowej pozycji.
Przebieg zabiegu chirurgii ortognatycznej
Operacja przeprowadzana jest w szpitalu, w znieczuleniu ogólnym, i trwa zazwyczaj od 2 do 5 godzin. Chirurg wykonuje cięcia w kości szczęki (osteotomia LeFort I) lub żuchwy (np. BSSO), dzieląc kość na odpowiednie segmenty.
Następnie, korzystając z wcześniej przygotowanych szablonów, ustawia je w zaplanowanej pozycji. Kości są unieruchamiane tytanowymi płytkami i śrubami, które są dobrze tolerowane przez organizm i zwykle pozostają na stałe.
W trakcie jednej operacji można wykonać dodatkowe zabiegi, takie jak:
- plastyka bródki (genioplastyka),
- korekta przegrody nosowej,
- korekta małżowin nosowych.
Pozwala to jednocześnie poprawić wygląd twarzy i oddychanie. Po zakończeniu operacji rany są zszywane szwami rozpuszczalnymi. Pacjent budzi się z elastycznymi wyciągami między szczękami, które pomagają mięśniom przyzwyczaić się do nowej pozycji zgryzu, ale zwykle umożliwiają pewien zakres ruchu.
Leczenie ortodontyczne po operacji
Po około 4-6 tygodniach, gdy kości wstępnie się zrastają, rozpoczyna się końcowa faza leczenia ortodontycznego. Jej zadaniem jest dokładne dopasowanie kontaktów między zębami.
Ten etap jest zwykle krótszy i mniej obciążający niż przygotowanie przed operacją — trwa średnio 6-9 miesięcy. Ponieważ kości są już w dobrym ustawieniu, zęby przesuwają się sprawnie i stabilnie.
Po osiągnięciu zaplanowanego efektu aparat zostaje zdjęty, a pacjent wchodzi w fazę retencji. Otrzymuje aparaty utrzymujące efekt (stałe druciki od strony języka lub wyjmowane nakładki). Ich zadaniem jest utrzymanie nowego ustawienia zębów.
W pierwszym roku po leczeniu ważne są regularne wizyty kontrolne u ortodonty i chirurga, aby śledzić stabilność zgryzu oraz dostosowanie tkanek miękkich do nowej budowy kości.
Czas trwania, zalecenia i rekonwalescencja po leczeniu ortognatycznym
Jak długo trwa leczenie ortodontyczno-chirurgiczne?
Cały proces leczenia ortodontyczno-chirurgicznego trwa zwykle od 1,5 do 3 lat. Najdłuższy jest etap przygotowania ortodontycznego (12-18 miesięcy), który musi być wykonany bardzo dokładnie. Sama operacja trwa jeden dzień, a potem następuje okres gojenia. Końcowe „dopracowanie” zgryzu po zabiegu zajmuje kolejne miesiące.
Trzeba pamiętać, że pełne gojenie biologiczne trwa znacznie dłużej niż pobyt w szpitalu. Choć pacjent dość szybko wraca do codziennych zajęć, całkowita przebudowa kości i powrót czucia w tkankach może trwać 9-12 miesięcy. Ten czas jest inwestycją w zdrowie i wygląd na wiele lat, dlatego nie warto przyspieszać żadnego z etapów.
Zalecenia po operacji ortognatycznej
Bezpośrednio po zabiegu bardzo ważne jest przestrzeganie zaleceń żywieniowych. Przez pierwsze 4-6 tygodni obowiązuje dieta płynna i papkowata, aby nie obciążać gojących się kości. Pacjenci często korzystają ze strzykawek lub rurek do picia, a posiłki muszą być kaloryczne i bogate w białko, aby wspomóc regenerację.
Niezwykle ważna jest dokładna higiena jamy ustnej. Miękkie szczoteczki, irygatory i płukanki antyseptyczne pomagają zapobiegać zakażeniom ran.
W okresie rekonwalescencji należy unikać dużego wysiłku fizycznego przez co najmniej 2 miesiące oraz chronić twarz przed urazami i silnym słońcem. Zalecane są chłodne okłady żelowe, które zmniejszają obrzęk, osiągający zwykle maksimum około trzeciej doby po operacji.
Ważna jest także wczesna fizjoterapia pooperacyjna — ułatwia odpływ chłonki, redukuje obrzęki i poprawia pracę mięśni żucia oraz stawów skroniowo-żuchwowych.
Najczęstsze powikłania i ryzyko
Jak przy każdej większej operacji, istnieje pewne ryzyko powikłań. Do najczęstszych należą obrzęki i siniaki, które samoistnie znikają w ciągu kilku tygodni.
Często pojawiają się przejściowe zaburzenia czucia (drętwienie, mrowienie) w obrębie warg, brody lub podniebienia, wynikające z podrażnienia nerwów. U większości pacjentów czucie wraca w ciągu 6-12 miesięcy, choć czasem niewielkie obszary słabszego czucia mogą pozostać.
Rzadsze, ale poważniejsze powikłania to zakażenia, krwawienia pooperacyjne lub brak prawidłowego zrostu kości. Ich ryzyko jest zmniejszane przez stosowanie antybiotyków i dokładne zespolenie kości tytanowymi płytkami. Może też wystąpić niewielkie ryzyko nawrotu wady, zwłaszcza gdy pacjent nie nosi zaleconych wyciągów elastycznych lub retainerów.
Wybór doświadczonego zespołu ortodontyczno-chirurgicznego znacząco zmniejsza ryzyko powikłań.
Efekty i korzyści leczenia ortodontyczno-chirurgicznego
Poprawa funkcji zgryzu i estetyki twarzy
Efekty leczenia są często bardzo wyraźne. Osoby z progenią zyskują łagodniejszy wygląd twarzy, a pacjenci z cofniętą żuchwą — wyraźniejszą linię żuchwy i brody. Ortognatyka pozwala uzyskać symetrię i lepsze proporcje profilu, co może wizualnie odmłodzić twarz. Korekta uśmiechu dziąsłowego sprawia, że uśmiech staje się naturalny, a wargi mają lepsze podparcie.
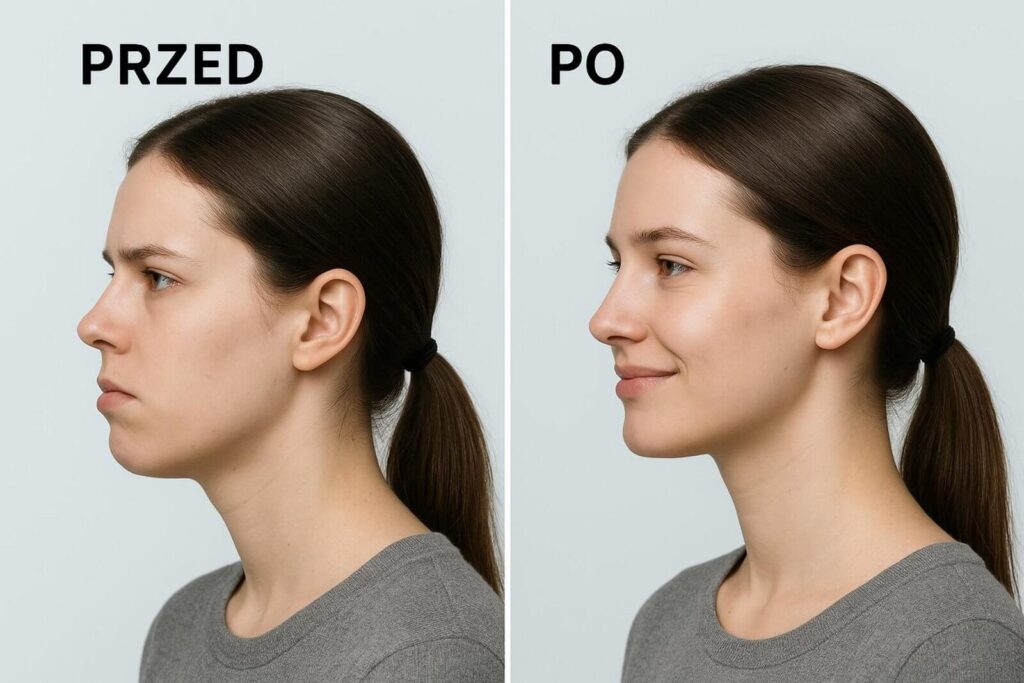
Równie ważne są korzyści funkcjonalne. Prawidłowy zgryz ułatwia gryzienie i żucie, odciążając układ pokarmowy.
Poprawia się wymowa. Wiele osób po operacji przestaje seplenić, ponieważ język ma więcej miejsca. Poszerzenie dróg oddechowych zmniejsza chrapanie i bezdechy senne, co poprawia ogólny stan zdrowia.
Stawy skroniowo-żuchwowe przestają być przeciążone, co redukuje ból, trzaski i ograniczenia przy otwieraniu ust.
Wpływ na zdrowie psychiczne i samoakceptację
Dla wielu osób leczenie ortognatyczne kończy wieloletnie problemy z akceptacją własnego wyglądu. Wady szkieletowe twarzy są widoczne na pierwszy rzut oka i trudno je ukryć, co może prowadzić do niskiej samooceny, unikania kontaktów społecznych czy trudności w życiu zawodowym.
Wyraźna poprawa wyglądu po operacji często wpływa pozytywnie na samopoczucie. Pacjenci częściej się uśmiechają, są bardziej śmiali i pewni siebie.
Duże znaczenie ma też wsparcie psychologiczne. Gwałtowna zmiana wyglądu, nawet jeśli jest korzystna, może wymagać czasu na przyzwyczajenie. Osoby starsze często potrzebują dłuższego okresu adaptacji, natomiast młodsi pacjenci zazwyczaj szybko akceptują nowy wygląd i traktują go jako naturalną część dorastania.
Poprawa samooceny i jakości życia to jedna z najczęściej wskazywanych zalet leczenia.
Trwałość efektów leczenia ortognatycznego
Efekty chirurgii ortognatycznej uchodzą za bardzo trwałe. W przeciwieństwie do kamuflażu, gdzie zęby utrzymuje się w sztucznych pozycjach, po leczeniu ortognatycznym zęby ustawione są zgodnie z naturalną budową kości.
Prawidłowe położenie kości działa jak naturalne zabezpieczenie przed powrotem wady. Tytanowe płytki dają stabilność od razu po operacji, a zrost kostny utrwala nowy układ.
Utrzymanie efektu zależy również od systematycznego noszenia aparatów retencyjnych po zdjęciu aparatu stałego. To potrzebne, aby dziąsła, więzadła i inne tkanki wokół zębów przystosowały się do nowej sytuacji.
Badania pokazują, że zdecydowana większość pacjentów (ponad 95%) jest zadowolona z wyników leczenia nawet wiele lat po zabiegu i podjęłaby tę decyzję ponownie.
Sprawdź kompleksowe leczenie wad zgryzu
Najczęściej zadawane pytania dotyczące leczenia ortognatycznego
Czy leczenie ortognatyczne jest bezpieczne?
Tak, chirurgia ortognatyczna jest uważana za bezpieczną, pod warunkiem że wykonuje ją doświadczony chirurg szczękowo-twarzowy w dobrze wyposażonym ośrodku.
Jest to operacja planowa — pacjent jest przygotowywany do zabiegu przez wiele miesięcy, a jego stan zdrowia jest dokładnie oceniany. Ryzyko ciężkich powikłań zagrażających życiu jest niewielkie i porównywalne z innymi rutynowymi operacjami w znieczuleniu ogólnym.
Wirtualne planowanie 3D i drukowane szablony operacyjne poprawiły precyzję zabiegów i skróciły ich czas. Oznacza to mniejszy uraz tkanek i bardzo małe ryzyko błędu.
Pacjent po zabiegu pozostaje przez pewien czas pod opieką szpitalną, co pozwala szybko reagować na wszelkie nieprawidłowości podczas wybudzania i we wczesnym okresie gojenia.
Od jakiego wieku można rozpocząć leczenie?
Leczenie ortognatyczne rozpoczyna się po zakończeniu wzrostu kości twarzy. To warunek konieczny, ponieważ operacja u osoby, która wciąż rośnie, mogłaby doprowadzić do ponownego pojawienia się wady lub nowych asymetrii.
Dolna granica wieku to zwykle 16-17 lat u dziewcząt i 18-20 lat u chłopców. Aby ocenić zakończenie wzrostu, lekarze często wykonują zdjęcia RTG dłoni i nadgarstka, określając tzw. wiek kostny.
Nie ma wyraźnej górnej granicy wieku. Choć najwięcej operacji wykonuje się u osób w wieku 18-30 lat, zabieg można przeprowadzić także po 50. roku życia. U starszych pacjentów leczenie często łączy się z rekonstrukcją protetyczną lub implantologiczną. Ważne jest, by przyzębie było zdrowe, a pacjent nie cierpiał na zaawansowaną osteoporozę lub inne choroby osłabiające kości.
Czy ortognatyka jest refundowana?
W Polsce istnieje możliwość sfinansowania operacji ortognatycznej przez Narodowy Fundusz Zdrowia (NFZ). Wada musi być jednak uznana za wrodzoną lub rozwojową, o dużym nasileniu, utrudniającą podstawowe funkcje, takie jak jedzenie czy oddychanie. Pacjent potrzebuje skierowania do poradni chirurgii szczękowo-twarzowej od lekarza z kontraktem z NFZ. Sama operacja w szpitalu publicznym jest wtedy bezpłatna, choć czas oczekiwania może być długi.
NFZ zwykle nie finansuje leczenia ortodontycznego u dorosłych (powyżej 18 lat), a jest ono konieczne przed zabiegiem. Oznacza to, że pacjent musi sam opłacić aparat i wizyty kontrolne, nawet jeśli operacja będzie refundowana. Wyjątkiem są osoby z całkowitym rozszczepem wargi i podniebienia, dla których przewidziano rozszerzone programy wsparcia.
Podsumowanie i perspektywy
Decyzja o leczeniu ortognatycznym jest bardzo ważnym krokiem dla osób z ciężkimi wadami szkieletowymi. Choć wymaga czasu, zaangażowania i ścisłej współpracy z zespołem lekarzy, daje w zamian nie tylko ładniejszy uśmiech, ale przede wszystkim poprawę zdrowia i funkcji na wiele lat.
Ortognatyka rozwija się bardzo szybko — coraz częściej stosuje się np. indywidualnie drukowane implanty tytanowe dopasowane do konkretnego pacjenta, co skraca czas gojenia i poprawia dokładność.
Kluczowe znaczenie ma wybór doświadczonego zespołu specjalistów i konsekwentne stosowanie się do zaleceń na każdym etapie tej drogi ku nowemu ustawieniu szczęki, żuchwy i rysów twarzy.