Paradontoza, czyli zapalenie przyzębia (periodontitis), to długotrwała choroba zapalna, która atakuje i stopniowo niszczy tkanki otaczające zęby oraz utrzymujące je w kości. Jest niebezpieczna, bo bez leczenia u dentysty i bardzo dobrej higieny jamy ustnej może prowadzić do rozchwiania zębów, ich osłabienia, a nawet do całkowitej utraty. To nie jest tylko problem wyglądu – to poważne zagrożenie dla zdrowia, które może mieć też skutki dla całego organizmu.
Paradontoza nie dotyczy wyłącznie dziąseł. Obejmuje cały „aparat” utrzymujący ząb na miejscu: dziąsła, ozębną (więzadła w zębodole), cement korzeniowy i kość wyrostka zębodołowego.
Co ważne, gdy te struktury zostaną uszkodzone, zwykle nie odbudowują się same. Dlatego szybkie wykrycie problemu i rozpoczęcie leczenia mają ogromne znaczenie.
Co to jest paradontoza?
Na czym polega proces chorobowy przy paradontozie?
Choroba zaczyna się od płytki nazębnej – lepkiej warstwy bakterii, która przykleja się do zębów i dziąseł. W jamie ustnej żyje około 700 gatunków bakterii, a to, jakie dominują, zależy m.in. od higieny.
Po myciu zębów na ich powierzchni szybko powstaje cienka warstwa ze składników śliny. Do niej łatwo przyczepiają się bakterie i tworzą biofilm, czyli uporządkowaną „kolonię”. Biofilm chroni bakterie i sprawia, że łatwiej wywołują stan zapalny.
Jeśli płytka nie jest regularnie usuwana, bakterie wytwarzają substancje drażniące dziąsła i pojawia się zapalenie. Z czasem płytka twardnieje od minerałów ze śliny i zmienia się w kamień nazębny (nad dziąsłem i pod dziąsłem).
Kamień mocno trzyma się zębów i może narastać coraz głębiej pod dziąsłami. Wtedy tworzą się kieszonki przyzębne – głębokie szczeliny, w których rozwija się infekcja niszcząca tkanki miękkie i kość. Dziąsła zaczynają się cofać, a zęby tracą stabilne „podparcie”.
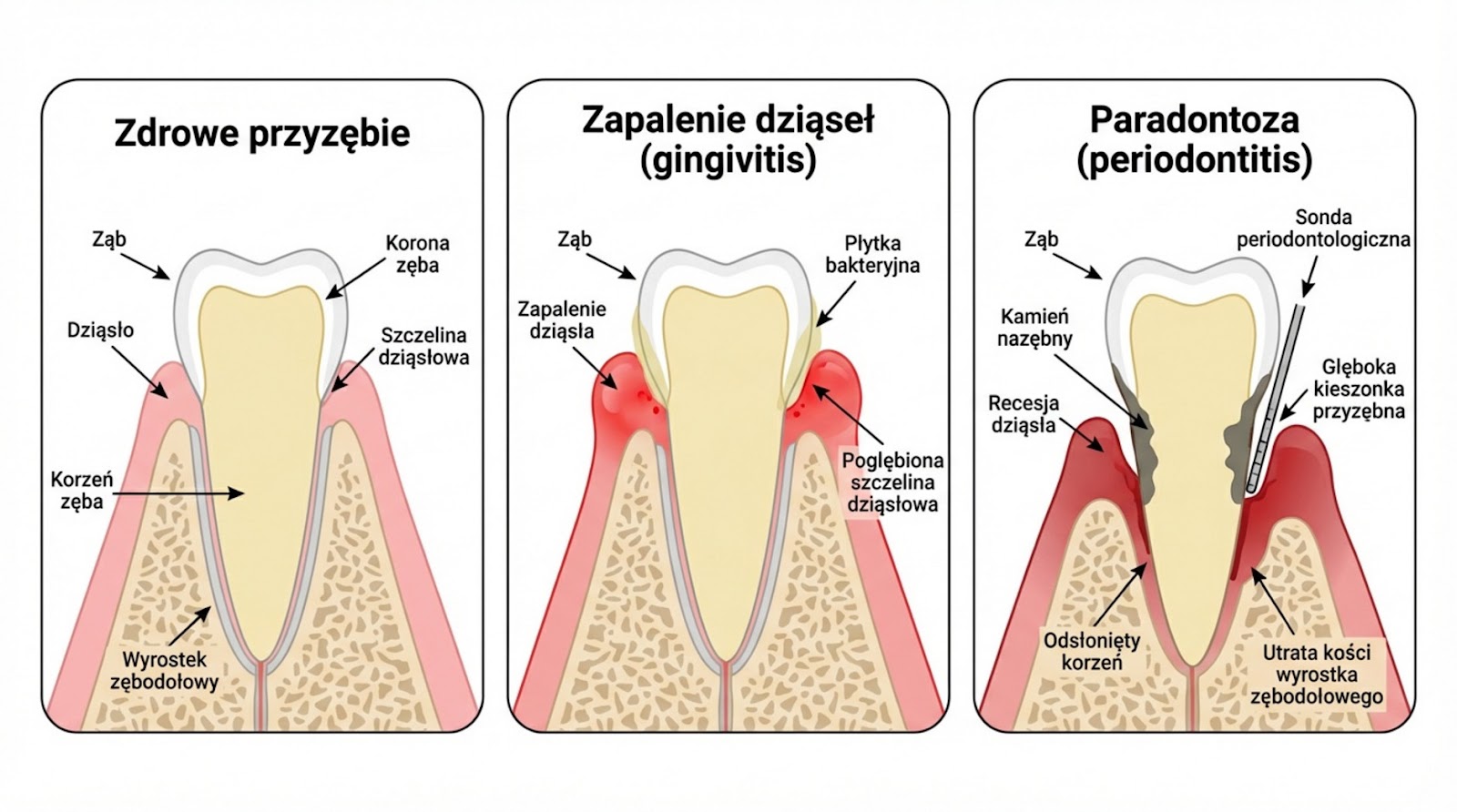
Czym różni się paradontoza od zapalenia dziąseł?
Zapalenie dziąseł (gingivitis) i paradontoza to kolejne etapy tego samego problemu.
Zapalenie dziąseł to etap wczesny i łagodniejszy. Widać zaczerwienienie, obrzęk, tkliwość oraz krwawienie podczas mycia lub nitkowania. Dobra informacja: zapalenie dziąseł da się wyleczyć w pełni. Zwykle wystarczy poprawa higieny i profesjonalne oczyszczenie w gabinecie, a stan dziąseł wraca do normy w ciągu kilku tygodni.
Paradontoza (zapalenie przyzębia) to etap zaawansowany. W odróżnieniu od zapalenia dziąseł, jest to stan nieodwracalny – gdy już dojdzie do utraty przyczepu i kości, nie da się wrócić do sytuacji sprzed choroby w prosty sposób. Typowe są: głębokie kieszonki, zanik kości, cofanie dziąseł (recesje).
Nie każde nieleczone zapalenie dziąseł musi przejść w paradontozę, ale bez zapalenia dziąseł paradontoza zwykle się nie zaczyna. Dlatego tak ważne jest szybkie reagowanie, zanim dojdzie do zmian, których nie da się cofnąć.
Dowiedz się więcej o periodontologii →
Jakie są przyczyny paradontozy?
Paradontoza ma więcej niż jedną przyczynę, ale najważniejsza to zbyt słaba higiena jamy ustnej. Gdy płytka i kamień nie są dokładnie usuwane, bakterie łatwo wywołują infekcję i stan zapalny.
Oprócz tego są też inne czynniki, które zwiększają ryzyko choroby albo przyspieszają jej rozwój.
Czynniki ryzyka zwiększające prawdopodobieństwo zachorowania
Poza słabą higieną duże znaczenie mają m.in.:
- wiek (ryzyko rośnie po 35. roku życia, a szczególnie po 60.),
- palenie papierosów i nadużywanie alkoholu (pogarszają gojenie, osłabiają odporność i drażnią śluzówkę),
- długotrwały stres (osłabia układ odpornościowy),
- choroby ogólne, takie jak cukrzyca, choroby autoimmunologiczne czy osteoporoza (zwiększają podatność na infekcje).
Ryzyko może też podnosić:
- zmiana hormonów (np. ciąża, menopauza),
- niektóre leki (np. przeciwpadaczkowe, immunosupresyjne, blokery kanałów wapniowych, a także leki zmniejszające ilość śliny, np. część leków na alergię lub nadciśnienie),
- wady zgryzu,
- cechy anatomiczne utrudniające czyszczenie,
- niedobór witaminy C,
- źle wykonane wypełnienia lub prace protetyczne, które utrudniają mycie.
Każdy z tych czynników może działać sam albo łączyć się z innymi.
Paradontoza u dzieci i młodzieży – czy możliwa?
U dzieci zapalenie przyzębia jest rzadkie, ale może się pojawić. Zdarza się tzw. agresywne zapalenie przyzębia, które przebiega szybko: kość zanika w krótkim czasie, a zęby mogą się rozchwiać już w młodym wieku.
Opisuje się też postać przedpokwitaniową (u małych dzieci) i młodzieńczą (u nastolatków). W takich sytuacjach regularne wizyty u stomatologa dziecięcego są bardzo ważne.
Skąd paradontoza u najmłodszych? Czasem dzieci „łapią” groźne bakterie od dorosłych przez kontakt ze śliną, np. gdy ktoś oblizuje smoczek lub używa tej samej łyżeczki. Problemem bywa też lekceważenie higieny zębów mlecznych. To błąd, bo stan zapalny może wpływać na zawiązki zębów stałych.
Wczesne rozpoznanie i leczenie pomagają uniknąć trwałych problemów.
Czy paradontoza jest zaraźliwa lub dziedziczna?
Paradontoza nie jest „zaraźliwa” jak grypa, ale bakterie wywołujące stan zapalny mogą przechodzić z osoby na osobę. Może do tego dojść przez ślinę, np. podczas pocałunku, picia z tej samej butelki, używania tych samych sztućców czy tej samej szczoteczki. Dlatego partnerzy lub domownicy mogą mieć podobne problemy z dziąsłami.
Żeby zmniejszyć ryzyko, nie należy dzielić się rzeczami mającymi kontakt ze śliną, a w przypadku dzieci – nie oblizywać smoczka ani łyżeczki.
Duże znaczenie ma też genetyka. Część osób ma większą skłonność do paradontozy, zwłaszcza do postaci agresywnej, która może występować w rodzinach. To jednak nie jest wyrok: higiena, styl życia i ogólny stan zdrowia mocno wpływają na to, czy choroba się rozwinie i jak szybko będzie postępować.
Osoby z obciążeniem rodzinnym powinny szczególnie dbać o profilaktykę i regularnie kontrolować stan dziąseł u dentysty.
Zapobiegaj – umów się na higienizację →
Jak rozwija się paradontoza? Etapy choroby
Paradontoza rozwija się powoli, a pierwsze objawy często są pomijane. To sprawia, że wiele osób trafia do gabinetu dopiero wtedy, gdy zniszczenia są już duże. Znajomość etapów choroby pomaga szybciej zauważyć problem i zacząć leczenie, które może zatrzymać postęp i uratować zęby.
Wczesne objawy i początkowy przebieg
Pierwszym etapem jest zapalenie dziąseł. Dziąsła są zaczerwienione, opuchnięte i wrażliwe. Typowy sygnał to krwawienie przy myciu lub nitkowaniu, a czasem nawet przy gryzieniu twardszego jedzenia.
Na początku dziąsła często nie bolą, więc wiele osób uznaje to za „normalne”. Może też pojawić się nieprzyjemny zapach z ust (halitoza).
Badania pokazały, że u osób, które przestały dbać o higienę, zapalenie dziąseł może rozwinąć się już po ok. 3 tygodniach. Na tym etapie problem można odwrócić: poprawa higieny i usunięcie płytki zwykle wystarczają.
Gdy zapalenie dziąseł nie jest leczone, stan zapalny się pogłębia. Z czasem tworzy się kamień poddziąsłowy, a dziąsła zaczynają odsuwać się od zębów i powstają kieszonki. W kieszonkach bakterie mają świetne warunki do namnażania i niszczenia tkanek.
Nadal może nie być silnego bólu, ale dziąsła zmieniają kolor i kształt, a pacjent może czuć dyskomfort lub lekką tkliwość.
Zaawansowane stadium i powikłania
W zaawansowanej paradontozie zniszczenia są większe i trwałe. Dziąsła cofają się, odsłaniając szyjki i korzenie. Pojawia się nadwrażliwość na zimno, ciepło i słodkie. Zęby mogą wyglądać na „dłuższe”, a w kieszonkach może zbierać się ropa.
Dochodzi też do dużego zaniku kości wyrostka zębodołowego. Zęby robią się ruchome, mogą zmieniać pozycję, a w skrajnych przypadkach wypadają lub trzeba je usunąć. Ruchomość wynika z utraty kości, która stopniowo zanika. Pojawiają się problemy z gryzieniem i mówieniem, a czasem nawet oddychanie może być nieprzyjemne.
Szczególnie niebezpieczna jest postać agresywna, która może rozwijać się w tygodnie, a nie w lata. Dziąsło może cofnąć się nawet o 2 mm w 3 miesiące, czasem bez dużej ilości kamienia. Tę postać trudniej rozpoznać i bywa związana z genami.
Wyróżnia się:
- zlokalizowane agresywne zapalenie przyzębia – najczęściej przy siekaczach i pierwszych trzonowcach (często u młodzieży, bywa mało objawów),
- uogólnione agresywne zapalenie przyzębia – zwykle przed 30. rokiem życia, obejmuje wiele zębów, szybko niszczy tkanki i może prowadzić do szybkiej utraty zębów.
Jakie są objawy paradontozy?
Wykrycie paradontozy, zwłaszcza na początku, bywa trudne, bo objawy mogą być mało wyraźne. Wiele osób je ignoruje albo myli z „normalną” wrażliwością dziąseł. Znajomość typowych sygnałów pomaga szybciej zareagować.
Krwawienie przy myciu zębów nie jest normą i zawsze powinno skłonić do wizyty u dentysty.
Najczęstsze symptomy – na co zwrócić uwagę?
Najczęstsze objawy to:
- zaczerwienienie i obrzęk dziąseł – dziąsła zamiast jasnoróżowych robią się ciemniejsze i „napuchnięte”,
- krwawienie dziąseł – przy szczotkowaniu, nitkowaniu, a później nawet przy jedzeniu lub samoistnie,
- nieświeży oddech (halitoza) – spowodowany dużą ilością bakterii, często bardziej widoczny dla otoczenia niż dla pacjenta.
Przy dalszym rozwoju choroby mogą dojść:
- cofanie dziąseł i odsłanianie szyjek – zęby wyglądają na dłuższe, widać korzenie,
- nadwrażliwość – ból na zimno, gorąco, słodkie,
- ruchomość zębów – efekt zaniku kości,
- ropa – wydzielina z kieszonek,
- ból przy nagryzaniu lub dotyku – zwykle w późniejszym etapie,
- zmiana ustawienia zębów – przesuwanie, obracanie, powstawanie szpar.
Takie objawy warto szybko skonsultować z periodontologiem.
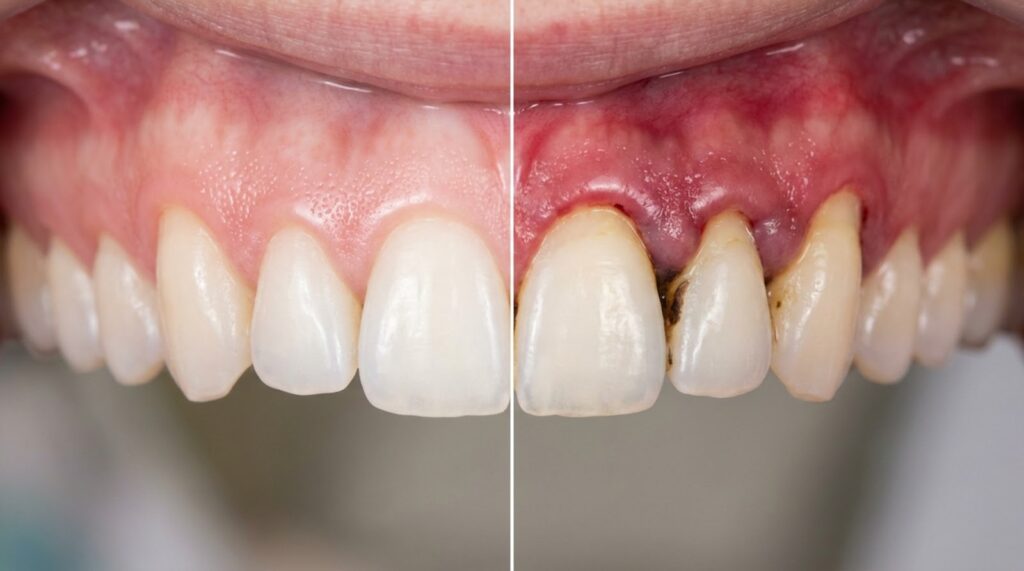
Jak wygląda paradontoza w jamie ustnej?
Wygląd zmian zależy od etapu. Na początku (zapalenie dziąseł) dziąsła, które zwykle są jasnoróżowe i przylegają do zębów, robią się ciemnoczerwone, błyszczące i obrzęknięte. Zęby są wtedy stabilne, a zmian w kości jeszcze nie widać.
W zaawansowanej paradontozie dziąsła są mocno cofnięte, widać szyjki i fragmenty korzeni. Między zębami mogą robić się większe przerwy, zęby mogą się rozchylać lub przesuwać. Z kieszonek może wydobywać się ropa.
W ciężkich przypadkach widać prawie cały korzeń, zęby są bardzo ruchome, oddech jest nieprzyjemny, a okolica bywa bolesna i nadwrażliwa.
Paradontoza a zdrowie ogólne – skutki nieleczonej choroby
Nieleczona paradontoza to nie tylko kłopot z zębami. To stały stan zapalny w jamie ustnej, który może wpływać na cały organizm. W mocno zaawansowanej postaci zmiany mogą przypominać „otwartą ranę” w ustach. Taki stan zapalny działa na układ odpornościowy przez lata i może zwiększać ryzyko różnych chorób.
Wpływ paradontozy na zdrowie organizmu
Najbardziej widoczny skutek to utrata zębów. To prowadzi do gorszego żucia, a potem często do zmiany diety na bardziej miękką i przetworzoną (często z większą ilością cukrów). Taka dieta może pogarszać stan zdrowia i inne choroby. Utrata zębów wpływa też na wygląd uśmiechu i samopoczucie.
Ból, ruchomość zębów, problemy z mówieniem i jedzeniem mogą mocno utrudniać codzienne życie. Do tego dochodzą trudności z odbudową protetyczną: u części pacjentów nie da się łatwo wykonać implantów, a protezy ruchome mogą sprawiać ból.
Paradontoza a choroby przewlekłe (serca, cukrzyca)
Długotrwały stan zapalny w jamie ustnej jest niezależnym czynnikiem ryzyka wielu chorób przewlekłych. Najlepiej opisany jest związek z chorobami serca i naczyń.
Osoby z chorobami przyzębia, zwłaszcza poniżej 60. roku życia, mają ponad dwa razy większe ryzyko chorób miażdżycowych (zawał serca, udar, miażdżyca tętnic obwodowych). Ryzyko rośnie wraz z zaawansowaniem paradontozy i liczbą utraconych zębów. Bakterie z jamy ustnej mogą przechodzić do krwi i wspierać tworzenie blaszek miażdżycowych.
Paradontoza jest też mocno związana z cukrzycą. Cukrzyca zwiększa ryzyko chorób dziąseł, a wysoki cukier we krwi oznacza też więcej cukru w ślinie, co szkodzi zębom i dziąsłom. Z drugiej strony, paradontoza może utrudniać kontrolę glikemii – tworzy się błędne koło.
Opisuje się też powiązania z nadciśnieniem, chorobami układu nerwowego (np. Alzheimer), chorobami płuc (np. zapalenia płuc, POChP), powikłaniami ciąży (np. wcześniactwo, niska masa urodzeniowa) oraz wzrostem ryzyka części nowotworów. Dlatego po rozpoznaniu zapalenia przyzębia warto szybko podjąć leczenie – dla zębów i dla ogólnego zdrowia.
Jak leczy się paradontozę?
Leczenie paradontozy to proces, który wymaga planu dopasowanego do pacjenta i współpracy z zespołem stomatologicznym.
Chociaż nie da się w prosty sposób odbudować wszystkich utraconych tkanek, można doprowadzić do remisji – czyli stanu, w którym choroba jest nieaktywna i nie ma objawów zapalnych. To jest główny cel leczenia.
Plan zależy od zaawansowania i zwykle obejmuje kilka działań równocześnie: zatrzymanie niszczenia tkanek, opanowanie stanu zapalnego i utrzymanie efektów.
Nowoczesne metody leczenia w gabinecie stomatologicznym
Leczenie przebiega etapami. Pierwszy krok to profesjonalna higienizacja: instruktaż mycia, pomoc w zmianie nawyków, omówienie czynników ryzyka (np. palenie, cukrzyca, stres) oraz usunięcie płytki i kamienia nad dziąsłem (skaling). To podstawa dalszego leczenia.
Drugi etap to dalsze oczyszczanie, szczególnie pod dziąsłem: usuwanie kamienia poddziąsłowego i oczyszczanie powierzchni korzeni. Przy głębokich kieszonkach, gdy sam skaling nie wystarcza, lekarz może zaproponować kiretaż:
- kiretaż zamknięty – dokładne oczyszczenie bez nacinania dziąsła,
- kiretaż otwarty – zabieg chirurgiczny z nacięciem dziąsła, odsłonięciem korzeni i usunięciem chorobowo zmienionych tkanek, co poprawia dostęp do oczyszczania.
Nie każdy pacjent potrzebuje zabiegów chirurgicznych. Zwykle rozważa się je u osób, które po wcześniejszych etapach mają dobrą higienę, ale wciąż utrzymują się problematyczne kieszonki. W cięższych przypadkach wykonuje się też zabiegi odbudowy kości i tkanek.
Domowe sposoby na łagodzenie objawów
Zaangażowanie pacjenta w higienę domową jest podstawą sukcesu. Bez tego nawet najlepsze zabiegi w gabinecie nie dadzą trwałego efektu.
Najważniejsze w domu jest mycie zębów zgodnie z zaleceniami dentysty lub higienistki: miękką lub ultramiękką szczoteczką albo szczoteczką soniczną z trybem „gum care”. Zęby myjemy delikatnie, ruchami wymiatającymi, minimum 2 razy dziennie po 2 minuty. Warto też czyścić język.
Sama szczotka nie wystarcza. Potrzebne są też środki do czyszczenia przestrzeni międzyzębowych: nić, szczoteczki międzyzębowe albo irygator. Delikatny masaż dziąseł podczas mycia poprawia ukrwienie. Płukanki z wody z solą mogą na krótko zmniejszyć obrzęk i ograniczyć bakterie, a zimne lub ciepłe okłady na policzek mogą przynieść ulgę przy bólu.
Trzeba jednak pamiętać: to są metody pomocnicze, a nie leczenie przyczyny. Popularne internetowe rady (ocet jabłkowy, czosnek, cebula, soda itp.) nie wyleczą paradontozy i nie zatrzymają choroby.
Pasty, żele, płukanki i preparaty stosowane przy paradontozie
W terapii pomagają też produkty do higieny, które wspierają codzienne czyszczenie. Pasty i płukanki powinny mieć fluor (ochrona przed próchnicą) oraz składniki ograniczające bakterie. Często spotykane substancje to m.in.: chlorheksydyna (zwykle do krótkiego stosowania), fenole i olejki eteryczne (np. tymol, mentol, eukaliptus), a także jony metali (cyna, cynk, stront, potas), które mogą zmniejszać ilość bakterii, nadwrażliwość i brzydki zapach.
Dobre pasty często mają też składniki łagodzące podrażnienia, np. aloes, kwas hialuronowy czy olejek z drzewa herbacianego. Wiele osób dobrze toleruje pasty bez SLS, bo SLS może drażnić śluzówkę. Są też pasty z probiotykami, które wspierają miejscową odporność.
Żele periodontologiczne (np. Curaprox Perio Plus+ Focus, PerioKin, Ajona Stomaticum) nakłada się miejscowo na dziąsło, co daje szybkie działanie w konkretnym miejscu. Płyny do płukania powinny być bez alkoholu (alkohol wysusza i drażni), a mogą zawierać np. CPC lub chlorheksydynę.
Dobór preparatów warto ustalić z lekarzem lub higienistką. Antybiotyk nie jest podstawą leczenia paradontozy, ale czasem bywa częścią planu, zwłaszcza przy ciężkich zakażeniach bakteryjnych, często po badaniu mikrobiologicznym i antybiogramie.
Etapy leczenia zaawansowanej paradontozy
Leczenie zaawansowanej paradontozy trwa długo i wymaga systematyczności. Zwykle wygląda tak:
- Etap 1: higienizacja i motywacja – nauka prawidłowej higieny + usuwanie kamienia nad dziąsłem.
- Etap 2: oczyszczanie pod dziąsłem – usuwanie kamienia poddziąsłowego, skaling, wygładzanie korzeni, zmniejszanie zapalenia i głębokości kieszonek.
- Etap 3: leczenie chirurgiczne (jeśli potrzebne) – np. kiretaż otwarty, zabiegi resekcyjne lub regeneracyjne.
- Etap 4: leczenie podtrzymujące – regularne kontrole i higienizacja w gabinecie (czasem co 3 miesiące), żeby nie doszło do nawrotu.
Do leczenia chirurgicznego kwalifikuje się zwykle pacjentów, którzy dbają o higienę i utrzymują dobrą czystość jamy ustnej.
Paradontoza – efekty leczenia: przed i po
Efekty leczenia mogą być bardzo dobre, choć nie zawsze oznaczają odbudowę wszystkich utraconych tkanek. Przed leczeniem często widać krwawienie, obrzęk, nieświeży oddech, nadwrażliwość, a w trudniejszych przypadkach ruchomość i przesuwanie się zębów oraz odsłonięte korzenie.
Po skutecznej terapii i dobrej higienie domowej dziąsła zwykle stają się jaśniejsze, mniej obrzęknięte i przestają krwawić. Oddech się poprawia, a nadwrażliwość może się zmniejszyć. W wielu przypadkach udaje się zatrzymać zanik kości i ustabilizować zęby. Remisja oznacza, że choroba jest pod kontrolą.
Przy stabilnej remisji czasem możliwe jest też leczenie protetyczne, a nawet implantologiczne, ale wymaga to współpracy specjalistów i stałego utrzymania dobrych efektów.
Czy można cofnąć paradontozę?
Wczesny etap, czyli zapalenie dziąseł, można wyleczyć całkowicie. Jeśli szybko zareagujemy na krwawienie i obrzęk, poprawimy higienę i usuniemy kamień w gabinecie, dziąsła mogą wrócić do zdrowia.
Zapalenie przyzębia (paradontoza) jest już stanem nieodwracalnym w tym sensie, że utracone więzadła i kość nie odrastają same do poziomu sprzed choroby. Da się jednak zatrzymać chorobę i doprowadzić do remisji: dziąsła przestają krwawić, kieszonki się spłycają, a zęby mogą się ustabilizować.
Utrzymanie remisji wymaga codziennej higieny i stałych kontroli przez całe życie. Można więc paradontozę opanować, ale nie „cofnąć” w 100%.
Sprawdź cennik periodontologii →
Jak zapobiegać paradontozie?
Profilaktyka to najlepszy sposób walki z paradontozą. Proste, regularne nawyki pomagają uniknąć bólu, kosztownego leczenia i utraty zębów, a także chronią zdrowie na lata.
Codzienna higiena jamy ustnej i jej znaczenie
Podstawa to codzienna higiena. Zęby myjemy co najmniej 2 razy dziennie przez ok. 2 minuty, najlepiej techniką wymiatającą, obejmując też linię dziąseł. Dobrze sprawdza się szczoteczka miękka lub ultramiękka albo szczoteczka soniczna z trybem do pielęgnacji dziąseł. Warto też czyścić język czyścikiem, bo zbiera się na nim dużo bakterii.
Szczotkowanie nie czyści dokładnie przestrzeni między zębami, a to tam często zaczyna się problem. Dlatego potrzebne są: nić dentystyczna, szczoteczki międzyzębowe lub irygator. Pomocne mogą być też płukanki bez alkoholu z dodatkiem składników przeciwbakteryjnych. Delikatny masaż dziąseł podczas mycia poprawia ich ukrwienie i kondycję.

Znaczenie diety i stylu życia w profilaktyce
Duży wpływ ma dieta i styl życia. Warto ograniczać cukry, białą mąkę i mocno przetworzone jedzenie, bo sprzyjają odkładaniu płytki. Lepiej wybierać produkty bogate w witaminy i minerały. Niski poziom antyoksydantów (witamina C i E, beta-karoten) wiąże się z większym ryzykiem zapaleń przyzębia. Pomaga m.in. kiwi (dwa owoce pokrywają dzienne zapotrzebowanie na witaminę C), żurawina i zielona herbata.
Znaczenie mają też kwasy omega-3 (mogą zmniejszać reakcję zapalną), witamina D i wapń. Niedobór witaminy D ogranicza wchłanianie wapnia i może nasilać procesy niszczenia kości. Z nawyków: warto rzucić palenie (nikotyna osłabia dziąsła i utrudnia gojenie), ograniczyć alkohol (wysusza śluzówkę), zmniejszać stres, dobrze spać i kontrolować choroby przewlekłe, zwłaszcza cukrzycę.
Jakie produkty higieniczne pomagają chronić dziąsła?
Dobór produktów najlepiej ustalić z dentystą lub higienistką. Zwykle przydają się:
- miękka/ultramiękka szczoteczka lub szczoteczka soniczna,
- nić dentystyczna, szczoteczki międzyzębowe lub irygator,
- pasta z fluorem + składniki ograniczające bakterie (np. chlorheksydyna do krótkiego stosowania, cynk),
- składniki łagodzące (np. aloes, kwas hialuronowy, olejek z drzewa herbacianego, rumianek, jeżówka),
- płukanka bez alkoholu z substancją przeciwbakteryjną (np. CPC, czasem chlorheksydyna).
To dodatki do mechanicznego czyszczenia, a nie zamiennik szczotkowania i czyszczenia przestrzeni międzyzębowych.
Regularne wizyty u dentysty a paradontoza
Nawet bardzo dobra higiena w domu nie zastąpi wizyt w gabinecie. Profesjonalne czyszczenie obejmuje skaling (usuwanie kamienia nad i pod dziąsłem), piaskowanie (osady), polerowanie i często fluoryzację. Kontrole zaleca się zwykle 2 razy w roku, a przy większym ryzyku lub rozpoznanej paradontozie – nawet co 3 miesiące, zgodnie z planem lekarza.
Regularne wizyty pozwalają szybko zauważyć pierwsze objawy zapalenia dziąseł i zacząć leczenie, zanim dojdzie do utraty kości. Dentysta lub periodontolog oceni stan przyzębia, wskaże czynniki ryzyka i pomoże dobrać metody higieny oraz produkty najlepsze dla danej osoby. Wczesne działanie daje największą szansę na zachowanie własnych zębów na długo.
Najczęstsze pytania i mity dotyczące paradontozy
Wokół paradontozy krąży wiele nieporozumień. Często prowadzą do odkładania leczenia albo do prób działania domowymi metodami, które nie rozwiązują problemu. Warto uporządkować najczęstsze pytania i mity.
Czy paradontoza zawsze prowadzi do utraty zębów?
Nie zawsze. Jeśli choroba zostanie szybko wykryta i konsekwentnie leczona, da się ją opanować i utrzymać zęby przez długie lata. Problem pojawia się wtedy, gdy paradontoza jest ignorowana – wtedy stan zapalny niszczy kość i więzadła, a zęby zaczynają się ruszać i mogą wypadać.
Najważniejsze są: szybka reakcja, codzienna higiena, leczenie u periodontologa oraz regularne wizyty kontrolne. Ponieważ utracone tkanki zwykle nie odrastają same, lepiej nie dopuszczać do ich zniszczenia.
Paradontoza – fakty i mity
Poniżej krótkie zestawienie:
- Fakt: Paradontoza to długotrwała infekcja bakteryjna. Bakterie z płytki nazębnej wywołują stan zapalny i niszczą tkanki.
- Fakt: Geny mogą zwiększać ryzyko paradontozy. Część osób ma większą skłonność, szczególnie do postaci agresywnych, ale higiena nadal ma ogromne znaczenie.
- Fakt: Nieleczona paradontoza może wpływać na cały organizm. Wiąże się m.in. z większym ryzykiem chorób serca i problemów z cukrzycą.
- Fakt: Zaawansowanej paradontozy nie da się cofnąć w pełni, ale można ją zatrzymać i wprowadzić w remisję. Chodzi o kontrolę choroby i stabilizację sytuacji.
- Mit: Paradontoza to tylko problem wyglądu albo samo krwawienie dziąseł. To poważna choroba, a krwawienie to sygnał ostrzegawczy.
- Mit: Paradontoza od razu mocno boli. Często długo nie boli, dlatego łatwo ją przegapić.
- Mit: Ocet jabłkowy, czosnek lub inne „domowe triki” wyleczą paradontozę. Mogą chwilowo zmniejszyć objawy, ale nie usuną przyczyny ani nie zatrzymają niszczenia tkanek.
- Mit: Po usunięciu zębów problem paradontozy znika. Stan zapalny i skutki dla organizmu mogą nadal mieć znaczenie, a odbudowa uzębienia bywa trudniejsza.
Znajomość faktów pomaga szybciej działać i lepiej chronić zęby oraz zdrowie ogólne.